导读
短暂性脑缺血发作的评估与处理是神经科医生临床实践过程中经常遇到的问题。昨天,在第十四届国际脑血管病高峰论坛上,河南省卒中学会会长、郑大一附院脑血管病医院院长许予明教授就这一话题进行了介绍与讨论。
TIA的定义
TIA定义的演变(临床症状→组织学改变)
➤ 1958年:症状可持续数分钟至数小时,大多数发作5-10min
➤ 1965年:持续时间不超过24h,且排除非血管源性原因
➤ 2002年:典型临床事件持续不超过1h,且在影像学上无急性梗死的证据
➤ 2009年:脑、脊髓或视网膜局灶性缺血所致的、不伴急性梗死的短暂性神经功能障碍
TIA传统定义和新定义的比较
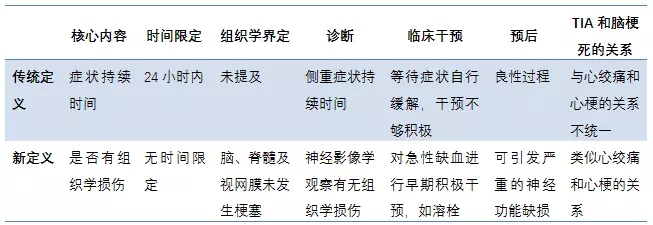
TIA定义应用的指导意见
中国短暂性脑缺血发作早期诊治指导规范关于TIA定义应用的指导意见如下:
➤ 从本质上来说,TIA和脑梗死是缺血性脑损伤这一动态过程的不同阶段。建议在急诊时,对症状持续≥30分钟者,应按急性缺血性卒中流程开始紧急溶栓评估,在4.5小时内症状仍不恢复者应考虑溶栓治疗。
➤ 在有条件的医院,尽可能采用弥散加权磁共振(DWI)作为主要诊断技术手段。如DWI未发现急性脑梗死证据,诊断为影像学确诊TIA;如DWI有明确的脑急性梗死证据,则无论发作时间长短均不再诊断为TIA。
➤ 对无急诊DWI诊断条件的医院,尽快、尽可能采用其他结构影像学检查,对于24小时内发现脑相应部位急性梗死证据者,诊断为脑梗死,未发现者诊断为临床确诊TIA。
➤ 对于社区为基础的流行病学研究,鉴于常规采用组织学标准诊断不具有操作性,同时考虑到与国际上、既往流行病学研究数据的可比性和延续性,建议仍采用传统24小时的定义,诊断为临床确诊TIA。
TIA的早期评估与管理
多项研究证实,TIA患者的早期卒中复发风险高。国内外已经达成共识,应对TIA患者进行紧急干预。此外,SOS-TIA研究也表明,启动紧急干预可降低TIA患者90天卒中复发、1年事件风险。
近年来,TIA后血管事件风险逐年降低,但仍保持较高水平。TIA registry.org项目是全球前瞻性、观察性登记研究。2009至2011年期间,纳入全球21个国家,61个中心的TIA+小卒中患者共计4789例。经过分析,研究者认为近年来二级预防的良好实施可能是TIA后卒中风险降低的主要原因。
TIA的早期评估
中国短暂性脑缺血发作早期诊治指导规范指出:
➤ TIA发病后2~7天内为卒中的高风险期。优化医疗资源配置,建议以影像学诊断以及ABCD2评分分层为基础的急诊医疗模式,尽早启动TIA的评估与二级预防。
(1)TIA复发风险的评估
ABCD2模型
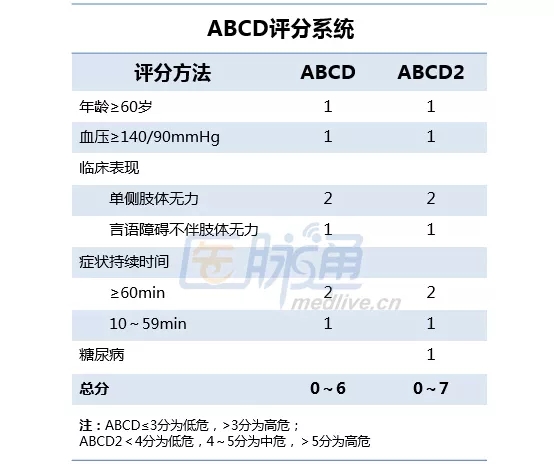
ABCD2为最经典的TIA预后评估模型。ABCD2为ABCD评分经改良后得出,用于预测TIA后2天内卒中的发生风险,在不同的研究背景下,卒中风险均随着ABCD2模型分值增加而升高。其预测价值,无论在门诊、社区还是住院都是可以的。
中国短暂性脑缺血发作早期诊治指导规范推荐:
➤ 新发TIA按急症处理,如果患者在症状发作72小时内并存在以下情况之一者,建议入院治疗:
• ABCD2评分≥3分;
• ABCD2评分0~2分,但不能保证系统检查2天之内能在门诊完成的患者;
• ABCD2评分0~2分,并有其他证据提示症状由局部缺血造成。
(2)TIA急诊影像学的评估
单纯临床因素对TIA预后的评估价值存在争议。2015年的一项Meta分析表明,ABCD2模型不能可靠地区分高危和低危TIA患者,不能挑选出有颈动脉狭窄或AF这样高危因素的TIA患者。CATCH研究显示,DWI高信号、血管狭窄是TIA后卒中的危险因素。
ABCD3-I模型
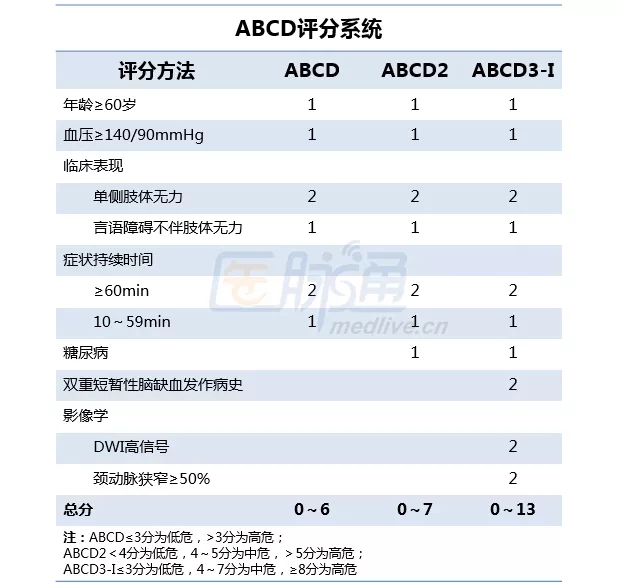
2010年,有学者基于ABCD评分系统提出了ABCD3-I模型,加入了影像学评估,在推论人群中,预测价值高于原来的ABCD2评分。该模型的价值在中国人群中和全球多中心数据中均得到了验证。
研究显示,没有影像参数的 ABCD2早期预测值是0.64,增加一个影像参数(ABCD2-I)提高到0.74,增加两个影像参数(ABCD3-I)则进一步提高到0.84。由此可见,紧急头颅磁共振及血管影像对TIA风险评估是必要的。
另外,有学者针对ABCD3-I模型进行了进一步的改良。DWI上不同时期高信号在组织学上反映了TIA的波动,以此取代基于临床症状反映的TIA波动。这种新模型的预测价值较ABCD3-I模型更高。
中国短暂性脑缺血发作早期诊治指导规范推荐:对新发TIA患者进行全面的检查及评估。
➤ 血管检查:应用血管成像技术(CTA)、磁共振血管成像(MRA)、血管超声可发现重要的颅内外血管病变。全脑血管造影(DSA)是颈动脉内膜剥脱术(CEA)和颈动脉支架治疗(CAS)术前评估的金标准。
(3)TIA病因学的评估
病因学与发病机制不同是卒中复发的重要影响因素。研究表明,未分类卒中类型患者卒中再发风险最高,其次为大动脉粥样硬化性卒中类型,不明原因型卒中类型再发风险最低。因此,TIA的病因学等全面筛查是必要的。
中国短暂性脑缺血发作早期诊治指导规范推荐:
➤ 侧支循环代偿及脑血流储备评估:应用DSA、脑灌注成像和(或)经颅彩色多普勒超声(TCD)检查等评估侧支循环代偿及脑血流储备,对于鉴别血流动力学型TIA 及指导治疗非常必要。
➤ 易损斑块的检查:易损斑块是动脉栓子的重要来源。颈部血管超声、血管内超声、MRI 及TCD 微栓子监测有助于对动脉粥样硬化的易损斑块进行评价。
➤ 心脏评估:疑为心源性栓塞时,或45 岁以下颈部和脑血管检查及血液学筛选未能明确病因者,推荐进行经胸超声心动图(TTE)和(或)经食道超声心动图(TEE)检查,可能发现心脏附壁血栓、房间隔的异常(房室壁瘤、卵圆孔未闭、房间隔缺损)、二尖瓣赘生物以及主动脉弓粥样硬化等多栓子来源。
➤ 根据病史做其它相关检查(见下图)

TIA的治疗
危险因素的控制
(1)高血压
中国短暂性脑缺血发作早期诊治指导规范推荐:
➤ 既往未接受降压治疗的TIA 患者,发病数天后如果收缩压≥140mmHg或舒张压≥90mmHg,应启动降压治疗;对于血压<140/90mmHg 的患者,其降压获益并不明确。
➤ 既往有高血压病史且长期接受降压药物治疗的TIA 患者,如果没有绝对禁忌,发病后数天应重新启动降压治疗。
➤ 由于颅内大动脉粥样硬化性狭窄(狭窄率70%~99%)导致的TIA 患者,推荐收缩压降至140mmHg 以下,舒张压降至90mmHg 以下。由于低血流动力学原因导致的TIA 患者,应权衡降压速度与幅度对患者耐受性及血液动力学影响。
(2)脂代谢紊乱
中国短暂性脑缺血发作早期诊治指导规范推荐:
➤ 对于非心源性TIA 患者,无论是否伴有其他动脉粥样硬化证据,推荐予高强度他汀类药物长期治疗以减少脑卒中和心血管事件的风险。有证据表明,当LDL-C 下降≥50%或LDL≤70mg/dl(1.8mmol/L)时,二级预防更为有效。
➤ 对于LDL-C≥100mg/dl(2.6mmol/L)的非心源性TIA 患者,推荐强化他汀类药物治疗以降低脑卒中和心血管事件风险;对于LDL-C<100mg/dl(2.6mmol/L)的TIA 患者,目前尚缺乏证据,推荐强化他汀类药物治疗。
➤ 由颅内大动脉粥样硬化性狭窄(狭窄率70%~99%)导致的TIA 患者,推荐高强度他汀类药物长期治疗以减少脑卒中和心血管事件风险,推荐目标值为LDL-C≤70mg/dl(1.8mmol/L)。颅外大动脉狭窄导致的TIA 患者,推荐高强度他汀类药物长期治疗以减少脑卒中和心血管事件。
(3)糖代谢异常和糖尿病
中国短暂性脑缺血发作早期诊治指导规范推荐:
➤ TIA 患者发病后均应接受空腹血糖、糖化血红蛋白监测,无明确糖尿病病史的患者在急性期后应常规接受口服葡萄糖耐量试验来筛查糖代谢异常和糖尿病。
➤ 对糖尿病或糖尿病前期患者进行生活方式和(或)药物干预能减少缺血性卒中和TIA 事件,推荐HbA1c 治疗目标为<7%。降糖方案应充分考虑患者的临床特点和药物的安全性,制订个体化的血糖控制目标,要警惕低血糖事件带来的危害。
➤ TIA 患者伴有胰岛素抵抗TIA 患者可以根据个体化情况给与口服吡格列酮治疗预防卒中发生,但要注意治疗带来的骨折等风险。
2018 AHA/ASA急性缺血性卒中早期治疗指南关于急性期血糖管理的推荐:
➤ 证据显示,入院后24h内高血糖的急性缺血性卒中患者,其结局较正常血糖者更差。因此,对急性缺血性卒中患者,治疗高血糖是合理的,将血糖控制在140~180mg/dL(8~10mmol/L),并密切监测以避免低血糖(II,C;未变)。急性缺血性卒中患者如有低血糖(<60mg/dL)应当治疗(I,C;未变)。
2018ESO急性缺血性卒中患者血糖管理指南推荐:
➤ 对于急性缺血或出血性卒中患者,不建议使用静脉胰岛素强化降糖。
(4)吸烟
中国短暂性脑缺血发作早期诊治指导规范推荐:
➤ 建议有吸烟史的缺血性脑卒中或TIA 患者戒烟。
➤ 建议缺血性脑卒中或TIA 患者避免被动吸烟,远离吸烟场所。
➤ 可能有效的戒烟手段包括劝告、尼古丁替代产品或口服戒烟药物。
(5)呼吸睡眠暂停
中国短暂性脑缺血发作早期诊治指导规范推荐:
➤ 鼓励有条件的医疗单位对TIA 患者进行呼吸睡眠监测。
➤ 使用持续正压通气(CPAP)可以改善合并睡眠呼吸暂停的TIA 患者的预后,可考虑对这些患者进行CPAP 治疗。
(6)高同型半胱氨酸血症
中国短暂性脑缺血发作早期诊治指导规范推荐:
➤ 高同型半胱氨酸血症对近期发生缺血性脑卒中或TIA 且血同型半胱氨酸轻度到中度增高的患者,补充叶酸、维生素B6 以及维生素B12 可降低同型半胱氨酸水平。尚无足够证据支持降低同型半胱氨酸水平能够减少脑卒中复发风险。
口服抗栓药物
中国短暂性脑缺血发作早期诊治指导规范推荐:
(1)非心源性TIA 的抗栓治疗
➤ 对于非心源性TIA 患者,建议给予口服抗血小板药物而非抗凝药物预防脑卒中复发及其他心血管事件的发生。
➤ 阿司匹林(50~325mg/d)或氯吡格雷(75mg/d)单药治疗均可以作为首选抗血小板药物。阿司匹林抗血小板治疗的最佳剂量为75~150mg/d。阿司匹林(25mg)+缓释型双密达莫(200mg)2 次/d 或西洛他唑(100mg)2 次/d,均可作为阿司匹林和氯吡格雷的替代治疗药物。
➤ 发病在24 内,具有脑卒中高复发风险(ABCD2 评分≥4 分)的急性非心源性TIA,应尽早给予阿司匹林联合氯吡格雷治疗21d。此后阿司匹林或氯吡格雷均可作为长期二级预防一线用药。
➤ 发病30d 内伴有症状性颅内动脉严重狭窄(狭窄率70%~99%)的TIA 患者,应尽早给予阿司匹林联合氯吡格雷治疗90d。此后阿司匹林或氯吡格雷均可作为长期二级预防一线用药。
(2)心源性栓塞性TIA 的抗栓治疗
➤ 对伴有心房颤动(包括阵发性)的TIA 患者,推荐使用适当剂量的华法林口服抗凝治疗,预防再发的血栓栓塞事件。华法林的目标剂量是维持INR 在2.0~3.0。
➤ 新型口服抗凝剂可作为华法林的替代药物,新型口服抗凝剂包括达比加群、利伐沙班、阿眽沙班以及依度沙班,选择何种药物应考虑个体化因素。
➤ 伴有心房颤动的TIA 患者,若不能接受口服抗凝药物治疗,推荐应用阿司匹林单药治疗。也可以选择阿司匹林联合氯吡格雷抗血小板治疗。
➤ 伴有心房颤动的TIA 患者,应根据缺血的严重程度和出血转化的风险,选择抗凝时机。建议出现神经功能症状14d 内给予抗凝治疗预防脑卒中复发,对于出血风险高的患者,应适当延长抗凝时机。
2018年更新的AHA/ASA急性缺血性卒中早期治疗指南仍然采用CHANCE研究结论,做出对轻型卒中进行双抗的建议。
➤ 对于轻型卒中患者,在发病24h内启动双重抗血小板治疗(阿司匹林+氯吡格雷)并持续21天,对预防发病90天内的早期卒中复发有益。(II,B;新增)
二级预防药物依从性
➤ 缺血性脑卒中或TIA 患者二级预防的药物依从性影响脑卒中患者的临床预后。
➤ 医生因素、患者因素以及医疗体系因素均影响患者的二级预防药物依从性。
➤ 规范的二级预防流程,可能会提高二级预防药物的实施。
转载: 医脉通 医脉通神经科
